妊娠に不安があり、不妊治療を検討しています。
実際に治療を受ける場合、どんな治療法がありますか?また、不妊治療は早めに始めたほうがよいのでしょうか?
不妊治療にはステップがあり、患者さまの状態や悩みに合わせて最適な方法をご提案します。
「不妊かも」と思ったら、早めにクリニックへ相談することをおすすめします。
不妊治療とは、不妊の原因を特定したうえで妊娠を成立させるためにおこなう治療のことです。「子どもが欲しいのに妊娠できない」とお悩みの方は、不妊治療を検討してみるのもひとつの選択肢です。
とはいえ、開始するタイミングや治療内容、かかる費用など、不明点も多いのではないでしょうか。
この記事では、不妊治療のタイミングや費用、始める前に知っておきたい不妊治療の基礎知識をわかりやすく解説します。
目次
そもそも「不妊」とは?
不妊とは、子どもが欲しい男女が避妊せずに夫婦生活を営んでいるにも関わらず、1年以上妊娠に至らない状態のことです。
一般的に、健康な男女が妊活すると、おおよそ1年以内には多くの方が妊娠するとされています。しかし1年を過ぎて妊娠に至らない場合、その後の自然妊娠の可能性は低くなるため不妊症とみなされ、治療が必要となる場合があります。
不妊に悩むカップル・夫婦は少なくない
厚生労働省のデータによれば、2021年では夫婦の約40%(約2.6組に1組)が不妊を心配した経験があり、22.7%(約4.4組に1組)が不妊検査や治療を実際に受けたとされています。
同年、不妊治療である生殖補助医療によって、69,797人が誕生しており、全体の約12人に1人の割合に相当します。
不妊は決して珍しいことではなく、近年多くの方が不妊治療に取り組んでいるといえます。
妊娠するまでの流れ
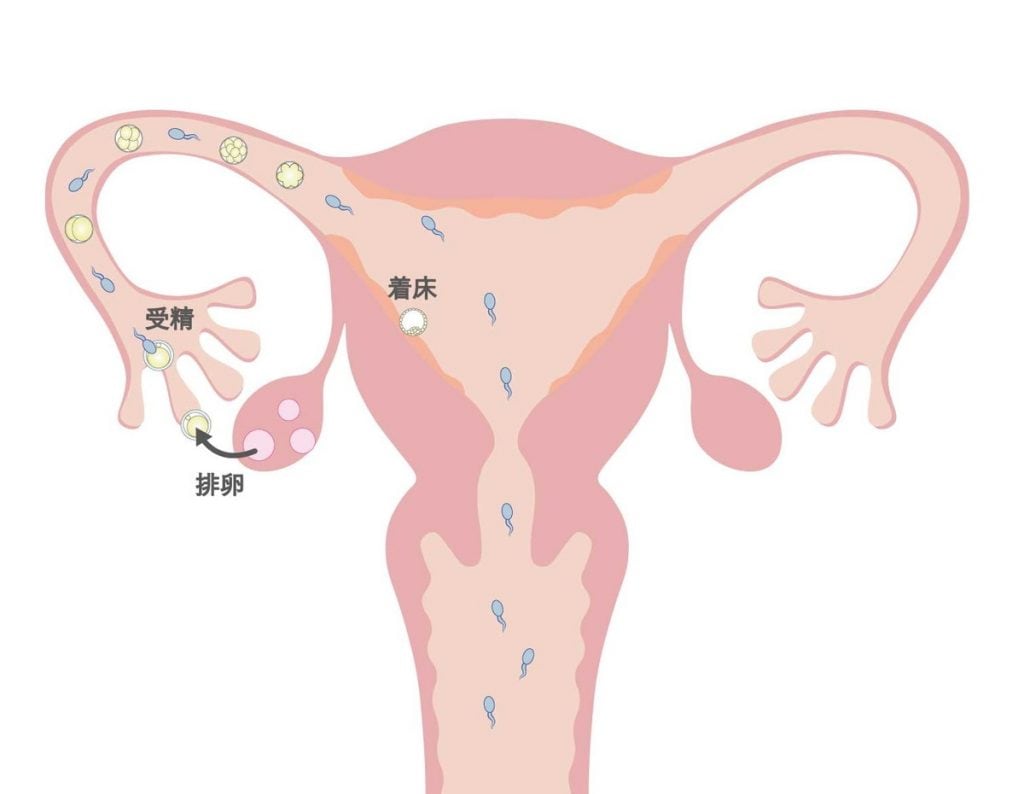
妊娠は、排卵・受精・着床のプロセスを経て成立となります。妊娠するまでのしくみを、おおまかな流れで把握しておきましょう。
①卵巣の中にある卵子が飛び出し、排卵します。排卵した卵子は、卵管膨大部と呼ばれる場所で精子を待ちます。
②性行為によって女性の体内に精子が入り、精子と卵子が卵管内で融合して受精し、受精卵(胚)となります。
③受精卵(胚)が細胞分裂を繰り返しながら子宮まで移動し、子宮内膜に根を張って着床します。着床してはじめて、妊娠成立となります。
上記の流れのように、①排卵、②受精、③着床を経て妊娠に至ります。
不妊の主な原因
不妊治療は、検査で不妊の原因を特定してから治療を開始します。妊娠するまでの過程で何か問題があると妊娠に至りません。不妊の原因は女性側だけでなく、男性側にも潜んでいるといいます。
それぞれの主な不妊原因を紹介します。
女性に原因がある場合の例
女性側の不妊原因は、排卵・受精・着床のプロセスのなかで考えられます。
- 排卵しない、またはしづらい(排卵因子)
- 卵管が塞がって受精できない(卵管因子)
- 精子の侵入が妨げられている(頸管因子・免疫因子)
- 受精卵(胚)が着床しない(子宮因子)
特に月経不順、卵管の癒着や炎症、子宮筋腫などの婦人科疾患がある場合は、不妊の原因になりやすくなります。
男性に原因がある場合の例
男性側の主な不妊原因は、精子の質、射精、勃起のいずれかに原因がある場合があります。
- 精子の状態が良好でない
- 勃起ができない
- 射精ができない
男性不妊の約8割は、造精機能障害(精子を作る機能が低下)によるものといわれています。精子の数や運動率が低下すると、不妊原因となります。
男性不妊については、こちらの記事でも解説しています。
> 「男性不妊になりやすい人の特徴は?原因や検査についても解説」を読む
不妊治療について詳しくは、こちらのページをご覧ください。
> 「不妊症とは」を読む
不妊治療の種類とステップ
不妊治療は、不妊検査→一般不妊治療→生殖補助医療といったステップで進むのが一般的です。最初から高度な治療を受けるのではなく、段階を踏みながらステップアップしていきます。また、どの不妊治療でも必ず不妊検査からスタートし、原因や身体の状態を確認してから治療を始めます。
以降では、不妊治療の種類(一般不妊治療・生殖補助医療)について解説します。
一般不妊治療
不妊検査で大きな不妊原因が判明しなかった場合、身体の負担が少ない「一般不妊治療」からスタートします。一般不妊治療には、主にタイミング法と人工授精があります。
不妊治療のファーストステップとしてまずタイミング法から始まり、次のステップとして人工授精がおこなわれるのが一般的です。
タイミング法
タイミング法は排卵日を正確に予測し、性交タイミングのアドバイスを受けながら自然妊娠を試みる方法です。
超音波検査で卵胞の大きさを確認し、その計測値をもとに医師が排卵日を予測します。一般的には排卵日の2日前に性交するのが最も妊娠しやすいといわれており、夫婦生活のタイミングを指導します。
タイミング法で妊娠した方の約90%が、1〜5回で妊娠成立を果たしているといいます。
しかし6回目以降の妊娠率は低い傾向にあり、この時点で妊娠に至らなかった場合は、人工授精を検討します。
タイミング法については、こちらの記事でも解説しています。
> 「タイミング法とは?正しい方法や成功率を高めるポイントを解説」を読む
人工授精
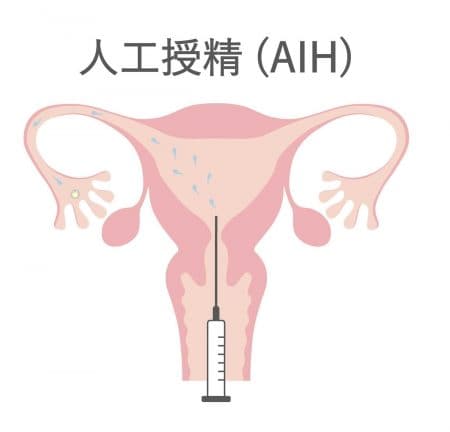
人工授精は、タイミング法の次のステップとして受けることが多い不妊治療です。事前に医師が予測した排卵日に、採取した精子を子宮へ直に注入して妊娠を試みます。精子を洗浄・濃縮してから注入するため、より受精しやすくなります。
タイミング法と同様に、卵胞チェックで大きさを確認して排卵日を予測します。排卵日をもとに人工授精の実施日を決め、後日夫婦でご来院いただきます。当日は採精室で精子を採取したあと、医師が子宮内へ洗浄・濃縮された精液を注入する流れとなります。
5回を目安に人工授精で妊娠に至らなかった場合、次のステップとして生殖補助医療に進むことになります。
人工授精についてはこちらのページで解説しています。
> 「人工授精(AIH)とは」を読む
生殖補助医療(ART)
一般不妊治療を数回試して妊娠に至らない場合は、生殖補助医療(ART)へステップアップします。より高度な技術を要する不妊治療です。
体外受精(IVF)と顕微授精(ICSI)が代表的で、さらに胚移植や胚凍結といった技術も生殖補助医療に含まれます。
なお、不妊検査で以下の原因が特定できた場合も、生殖補助医療が検討されます。
- 重度の男性不妊症(精子の数が極めて少ない、運動率が乏しい)
- 卵管・子宮などの異常(卵管の癒着・閉塞、子宮筋腫)
- 精子の運動率を阻害する免疫異常
- 35歳以上の女性でAMH値が低い(原因不明不妊や年齢)
体外受精(IVF)
体外受精は女性の体内から卵子を採卵し、採取した約10万個の精子をふりかけて体外で受精させる不妊治療です。体外で融合させた受精卵を培養したあと、子宮内に戻して妊娠を試みます。
まず効率よく質の高い卵子を多く採取するため、卵巣刺激法で卵胞を育てます。卵胞が採取できる大きさに育ったら、排卵する前に採卵します。
同時に精子を採取し、体外で精子と卵子を受精させ、受精卵を培養します。その後、分割を経た受精卵(胚)を子宮に移植する流れです。
体外受精は統計的に4回目までに妊娠する割合が多いとされ、それ以降で妊娠に至らない場合は、顕微授精も検討します。
体外受精については、こちらのページで解説しています。
> 「体外受精(IVF)とは」を読む
顕微授精(ICSI)
顕微授精は、体外受精と同じく採卵・培養・胚移植の過程をたどりますが、受精の方法が異なります。
顕微授精の場合は顕微鏡を用いて、ひとつの精子を卵子に直接注入することで受精させます。顕微授精の受精率は70〜80%程度で、体外受精と比べてさらに高い受精率が期待できます。
主に受精障害があった場合や、重度の男性不妊症があった場合に顕微授精が適応です。
顕微授精については、こちらのページで解説しています。
> 「顕微授精(ICSI)」を読む
不妊治療の流れ(初診〜妊娠判定の一例)
不妊治療の大まかな流れは、初診→不妊検査→治療開始→妊娠判定です。
初診から妊娠判定までの流れを解説します。
初診・カウンセリング
まずは診察にて、医師がお悩みやご要望をお聞きします。
初診の段階では、月経周期にこだわらずお気軽にご相談いただけます。
ご夫婦一緒に受診されるのが望ましいですが、初診は奥様お一人でも構いません。
問診票を記入いただき、月経周期の時期によっては、内診・血液検査を実施することがあります。
その後、再来院・治療計画と施術方法の説明をおこないます。
不妊検査
次に、不妊検査をおこないます。
適切な不妊治療を選択するためにも、まずは不妊の原因を明らかにすることが大切です。
不妊原因は女性だけでなく、男女ともに考えられるため、それぞれ検査を受ける必要があります。
女性の検査内容
女性が受ける主な検査は、以下のとおりです。
- 基礎ホルモン検査
- 超音波検査
- 卵管通水検査
- 抗ミュラー管ホルモン(AMH) など
採血で卵巣の働きや排卵障害の原因となるホルモンを調べたり、超音波で妊娠の妨げとなる婦人科系の疾患有無などを確認したりします。
検査によって異常がみられた場合は、さらに精密な検査である子宮鏡検査や免疫検査、ERA検査などをすることもあります。
男性の検査内容
男性が受ける主な検査は、精液検査と感染症検査です。
精液検査は、3〜7日間の禁欲後に精液を採取し、量・濃度・運動率・奇形率などを調べます。また、採血をして感染症を調べる検査も、不妊治療前に必須です。
その他、さらに詳しい精液検査として精子DFI検査があり、治療方針を立てる指標として実施することもあります。
治療開始
不妊検査の結果に応じて、適切な不妊治療を開始します。
原因が特定された場合は、担当医と相談のうえで、年齢や原因に応じた治療法が選択されます。
月経の周期に合わせて通院し、治療をおこないますが、一般不妊治療か生殖補助医療かによってスケジュールは異なります。
一般不妊治療と生殖補助医療の通院回数の目安は以下のとおりです。
| 治療 | 月経周期ごとの通院日数目安 | |
|---|---|---|
| 女性 | 男性 | |
|
一般不妊治療 (人工授精) |
通院日数:2〜6日 ※診療時間1回1〜2時間程度 |
0〜半日 |
|
生殖補助医療 (体外受精・顕微授精) |
通院日数:4〜10日 ※診療時間1回1〜3時間程度 + 通院日数:1〜2日 ※診療時間1回当たり半日〜1日程度 |
0〜半日 |
人工授精の詳しいスケジュールは、以下の記事で解説しています。
人工授精(AIH)のスケジュール|通院日数や目安の実施回数は?>
体外受精の詳しいスケジュールは、以下の記事で解説しています。
体外受精のスケジュールは?流れをわかりやすく解説>
妊娠判定
一般不妊治療と生殖補助医療では、妊娠判定までの流れが多少異なります。
一般不妊治療では、月経予定日より生理が遅れている場合、市販の妊娠検査薬を使ってご自身で確認します。結果が陽性の場合、次回検査の予約を取り、クリニックで最終の妊娠判定をします。
生殖補助医療の場合、胚移植から10日前後で来院し、採血で妊娠判定をおこないます。陽性の場合は、ホルモン剤を継続します。
いつ始めるべき?不妊治療を検討するタイミング
不妊治療を検討するタイミングとしては「避妊せずに夫婦生活を続けて1年以上妊娠できない場合」が1つの目安となります。
ただしこれはあくまで目安であり、「赤ちゃんが欲しい」と思ったタイミングでカウンセリングや不妊検査を受けても問題ありません。
「1年」という期間は日本産婦人科学会が定義している期間ですが、これは年齢によって変わるといわれています。たとえば不妊期間が6ヵ月(1年未満)であっても、35歳以上の女性の場合は早めの不妊治療開始を推奨することがあります。
また基礎体温をつけて排卵日が予測できない場合、不妊の「排卵因子」のリスクが潜んでいる可能性があります。
年齢や身体に不安を感じたら、早めに不妊治療のクリニックへ受診するのがおすすめです。
不妊治療のタイミングについては、こちらの記事でも解説しています。
> 「不妊治療はいつからはじめるべき?」を読む
不妊治療の妊娠確率
日本における不妊治療(生殖補助医療)の実施件数は、実に40万件を超えるといいます。以下のグラフは、日本産婦人科学会の不妊治療の妊娠確率と、当院の実績を年齢別に表したものです。
20代〜30代前半では44~48%程度ですが、35歳以上になると顕著に妊娠確率が低下しているのがわかります。このように年齢に比例して妊娠確率は低くなるため、不妊治療は早めに開始するのがおすすめです。
なお、当院の治療における妊娠確率(ピンク色のグラフ)は、日本産婦人科学会の妊娠確率を、すべての年代で上回る結果を残しています。
2023年度高度生殖医療妊娠率

※1 出典:日本産科婦人科学会、2021年のARTデータブックのデータを使用。妊娠周期数/移植周期数より算出
※2 出典:六本木レディースクリニック「当院の治療実績
不妊治療の成功率については、こちらの記事でも解説しています。
> 「体外受精の成功率は?年齢別の確率や妊娠に導くポイント」を読む
不妊治療の費用はどのくらいかかる?費用目安は?
不妊治療の費用は、治療方法によって大きく変わります。
一般不妊治療の費用負担は比較的少ないですが、生殖補助医療に進むと、1周期あたりの費用は10〜25万円程度になることもあります。
以下が不妊治療の平均的な費用目安です。
| 不妊治療の種類 | 費用目安(保険診療/1周期あたり) |
|---|---|
| タイミング法 | 5,000〜8,000円程度 |
| 人工授精 | 8,000〜12,000円程度 |
| 体外受精 | 100,000〜200,000円程度 |
| 顕微授精 | 120,000〜250,000円程度 |
検査費用や薬剤費、先進医療などのオプション治療などを含めるとさらにかかる場合もあります。費用は個人差があり、特に体外受精や顕微授精は、採卵数や胚の数によっても費用が変動するため幅があります。あくまで目安としてご参考ください。
六本木レディースクリニックの詳しい費用については下記をご覧ください。
不妊治療の費用について>
不妊治療は医療費控除・保険適用の対象?
不妊治療は、医療費控除の対象です。確定申告をすることで、負担した治療費が還付金として一部戻ってくることがあります。
不妊治療の医療費控除に関しては、こちらの記事でも解説しています。
> 「不妊治療は医療費控除の対象?申告方法や負担を減らす方法を解説」を読む
さらに不妊治療は、2022年4月より保険適用となりました。一般不妊治療はもちろん、体外受精や顕微授精も適応となり、3割負担で治療が受けられます。
ただし、保険適用には年齢によっていくつか要件が設けられていますので、事前に確認が必要です。
不妊治療の保険適用に関しては、こちらの記事でも解説しています。
> 「不妊治療はいくらかかる?費用や保険適用の条件について解説」を読む
不妊治療は助成金を受けられる?
「不妊に悩む方への特定治療支援事業」として、不妊治療を対象とした助成金がありました。しかし一般的な不妊治療が保険適用となったため、現在はその助成金事業は終了しています。
ただし、現在は各都道府県や市区町村が独自に助成金を設けている場合があります。お住まいの都道府県の公式サイトなどをチェックしてみましょう。
不妊治療の助成金制度については、こちらの記事でも解説しています。
> 「不妊治療に助成金制度はある?保険適用後についても解説」を読む
また当院で利用できる助成金制度に関しては以下をご覧ください。
各種助成金制度について(東京都の場合)>
不妊治療が辛い、不安……そんな時は?
不妊治療を検討する、または始めるにあたって、不安に感じている方もいるのではないでしょうか。
実際、不妊治療中に精神的な辛さやストレスを感じる方もいらっしゃいます。
不妊治療に対する不安をできるだけ取り除くためにも、まずは不安となる根源は何か考えてみるとよいでしょう。金銭的負担や精神的な不安、治療や通院による身体的な負担など、さまざまな要因が考えられます。
治療に関する不安や疑問が整理できたら医師やカウンセラーに相談し、どうしていきたいか一緒に考えていきましょう。
また、不妊治療においてパートナーの協力が必要不可欠です。精神的なストレスを一人で抱え込まないためにも、パートナーとしっかり話し合い意見をすり合わせることが重要です。
不妊治療の悩みの対処法については、こちらの記事でも解説しています。
> 「不妊治療がつらい、そんな時は?悩みの原因と対処法を解説」を読む
仕事と不妊治療を両立させることは可能?
不妊治療を受ける女性が増える一方、働く女性も増えており、仕事と不妊治療の両立が現代の課題となっています。
仕事と不妊治療の両立には、パートナーや家族の協力はもちろん、職場での理解やサポートが必要不可欠です。他にも以下のような対処法があります。
- 会社や職場の制度を調べてみる
- 不妊治療連絡カードを活用する
- 働き方を変えることも検討する(時短やテレワーク)
- 仕事に影響が少ないクリニックに相談する
不妊治療と仕事の両立については、こちらの記事でも解説しています。
> 「不妊治療と仕事の両立は難しい?理由と両立のための対処法を解説」を読む
特に頻繁な通院を要する不妊治療において、クリニック選びは重要です。
六本木レディースクリニックは、六本木院・池袋院ともに駅から徒歩3分以内の好立地で、平日夜、さらに土日祝日の診療にも対応しております。ご自身のライフスタイルを崩さず通院が可能です。
※六本木院と池袋院で診療時間が異なります。
六本木レディースクリニックについて詳しくはこちら>
お悩みは不妊治療専門の六本木レディースクリニックへ
ここまで不妊治療について解説してきました。しかし治療を始めるにあたって、さまざまな不安を感じる方も多いはずです。
六本木レディースクリニックでは、不妊治療に関するお悩みの無料相談を実施しております。疑問や不安を看護師が1対1でお伺いし、お応えします(事前予約制)。
不妊治療を検討されている方は、お気軽にご相談ください。






