体外受精は、タイミング法や人工授精などの一般的な不妊治療では妊娠が難しい不妊症の方に適応される治療法です。これまで、体外受精によってたくさんの新しい命が生まれてきた一方で、体外受精をおこなった際の、早産のリスクや母体・子どもへの影響を気にする方も少なくありません。
ここでは、体外受精のリスクに関する正しい知識と、リスクを回避する方法について解説します。
目次
そもそも体外受精とは?
体外受精は、生殖補助医療に分類される不妊治療のひとつです。
女性の卵巣から卵子を取り出し、体外で精子をふりかけて受精させ、分裂・発育した受精卵(胚)を再び子宮に移植して妊娠を目指す高度な不妊治療です。
体外受精は主に以下のようなケースで適応となります。
- 卵管が何らかの理由で閉塞している
- 精子の量が少ない、運動率が悪い
- 排卵障害がある
- タイミング法や人工授精では妊娠が難しい
- 女性の年齢が35歳以上である
一般的に女性の年齢が35歳を過ぎると卵子の質は低下し、自然妊娠率も低下すると言われています。高齢のために自然妊娠が難しくなっている方や、原因不明の不妊が続いている方も体外受精が適応されます。
体外受精の流れや妊娠率の詳細はこちらの記事でも解説しています。
> 「体外受精のスケジュールは?流れをわかりやすく解説」を読む
体外受精の母体へのリスク
体外受精は採卵や胚移植といった高度な医療技術をともないます。安全性の高い治療として確立されていますが、少なからず母体に影響を及ぼす可能性があります。
特に採卵時の処置によるリスク、妊娠成立後のリスク、そして健康面への影響など、以下でそれぞれのリスクや懸念点について解説します。
採卵にともなうリスク
体外受精の採卵手術では、いくつかの副作用やリスクがともないます。主に卵巣過剰刺激症候群(OHSS)、麻酔による合併症、そして採卵針による出血が挙げられます。採卵は基本的に安全におこなわれる処置ですが、万が一のリスクについて理解しておくことが大切です。
卵巣過剰刺激症候群
卵巣過剰刺激症候群とは、採卵前に使用する排卵誘発剤に対し、卵巣が過剰反応を起こして腫れ上がってしまうことです。血液濃縮、腹水、胸水の貯留などが起こり、お腹が張る、急に体重が増える、吐き気がする、尿の量が少なくなる、喉が渇くといった自覚症状が見られるようになります。重症の場合は入院治療が必要です。
1回の体外受精あたりの発症確率は、軽傷を含めると2~33%と幅があり、重症化するケースは1~2%といわれています。体外受精を受けるすべての方に起きるわけではありませんが、排卵誘発剤を使う場合には卵巣過剰刺激症候群になるリスクがあります。
麻酔の合併症
体外受精の採卵の際には、必要に応じて局所麻酔や静脈麻酔をおこないますが、麻酔の効き方などには個人差があります。
体質によっては、ごく稀に血圧低下や喘息発作などのアレルギーを引き起こすこともあります。麻酔による合併症が出たことがある方は、あらかじめ主治医に伝えておきましょう。
採卵時の出血
採卵の際は経膣超音波を使って、超音波画像を見ながら採卵専用の針で卵子を採取します。
通常、採卵にともなう卵巣の出血はごくわずかです。
ただし卵巣の周りには血管が通っているため、これらの血管を傷つけてしまうと腹腔内に大量出血が起こるリスクがあります。
また万が一、膀胱や腸、血管などの周囲の組織を損傷した場合は、手術が必要になることがあります。
妊娠にともなうリスク
体外受精は35歳以上の女性に適応となることが多く、その結果、高齢出産となるケースも少なくありません。年齢が上がるにつれて、流産・早産・難産などの分娩リスクは高まるとされています。ただし、これらは自然妊娠でも起こりうるものであり、加齢による影響も大きいと考えられます。近年は医術の進歩により、体外受精における早産などのリスクは自然妊娠とほぼ同等に近づき、大きな差はないとされています。
ここでは、その他の体外受精による妊娠で起こりうる、多胎妊娠や子宮外妊娠、周産期合併症のリスクについて解説します。
多胎妊娠
多胎妊娠とは、双子や三つ子など複数の子どもを同時に妊娠した状態のことです。
前述のとおり早産のリスクがあるほか、早く生まれたことにより赤ちゃんが低体重になるリスクもあります。また高血圧や妊娠糖尿病などになるリスクも上昇するといいます。
かつては妊娠率を上げるために複数の胚を移植することがあり、これが多胎妊娠につながる要因のひとつでした。しかし現在は多胎妊娠を防止する目的から、体外受精で移植する胚は原則ひとつと推奨されています。
子宮外妊娠
子宮外妊娠とは、子宮以外の場所で胚が着床した妊娠のことです。子宮外妊娠の9割は、卵管に着床してしまう卵管妊娠といわれています。卵管が狭くなっている、炎症を起こしているなどが原因と考えられています。
体外受精の胚移植も要因のひとつといわれていますが、直接的な因果関係はまだわかっていません。子宮外妊娠をした場合は手術が必要となります。
周産期合併症
周産期合併症は、体外受精だけでなく自然妊娠でも同様に発症する可能性があります。また、高齢妊娠・高齢出産では発症リスクが高まります。体外受精を実施する年齢が高くなる傾向にあることからも、注意しておきたいリスクのひとつです。主な周産期合併症としては以下が挙げられます。
- 妊娠高血圧症候群:妊娠中に高血圧や蛋白尿がみられる病態で、母体や胎児に影響を与える可能性があります。
- 妊娠糖尿病:妊娠中のホルモン変化により発症する糖尿病です。
- 前置胎盤:胎盤が子宮口付近に位置してしまう状態で、大量出血や帝王切開につながることがあります。
- 常位胎盤早期剥離:出産前に胎盤が子宮からはがれてしまう危険な病態で、母子ともに命に関わることがあります。
健康上のリスク
体外受精のホルモン剤や処置にともない、将来的な身体の健康やがんリスクを心配する方もいますが、現時点で体外受精そのものが発がん率を高めるという明確なデータは確認されていません。
体外受精ではなく、不妊症の背景にある疾患(子宮内膜症や多嚢胞性卵巣症候群など)がリスク要因となっている可能性があると考えられます。
過度に不安を抱える必要はありませんが、気になる症状や既往歴がある場合は、必ず医師に相談しながら治療を進めることが大切です。
体外受精の子どもへのリスク
体外受精による子どもへの影響について、これまでの研究では自然妊娠と比べて大きな差はないとされています。しかし、一部では治療法や親の年齢、不妊そのものの要因が影響する可能性も指摘されています。
ここでは、体外受精で起こりうる子どもへのリスクについて解説します。
先天異常
体外受精(ふりかけ法)で生まれた子どもと自然妊娠で生まれた子どもを比較した海外の研究では、先天異常のリスクに大きな差はないと報告されています。しかし、顕微授精では自然妊娠や通常の体外受精に比べ、わずかにリスクが高い可能性を示す結果もあるようです。
国立研究開発法人日本医療研究開発機構(AMED)の研究においても、体外受精で生まれた子どもと、自然妊娠で生まれた子どもの統計的な先天異常の差は見られなかったとしています。
前述のとおり、体外受精を受ける夫婦は比較的年齢が高い傾向にあり、先天異常のリスク上昇には年齢要因も関与していると考えられています。つまり、体外受精そのものが直接的な原因となるわけではなく、背景にある加齢や不妊の要因が影響しているケースも多いといえます。
参考:国立研究開発法人日本医療研究開発機構(AMED)「ART出生児の発育・発達に関する研究結果(その一)」
自閉症
体外受精によって生まれた子どもに、自閉症のリスクが高まる可能性を示す海外の研究もありますが、必ずしも体外受精が原因であるとは限りません。男性の高年齢や不妊そのものが、リスク要因として関与している可能性も指摘されています。
また、日本医療研究開発機構(AMED)が実施した調査では、8歳児を対象に自閉症傾向を評価する質問紙(AQスコア)を用いて自然妊娠と比較したところ、大きな差は認められませんでした。「8歳の段階で体外受精を利用すると自閉症になりやすいとはいえない」と研究結果をまとめています。
一方で、過去には多胎妊娠や早産、顕微授精(ICSI)、薬剤などが自閉症の発症に関連する可能性を示す意見もあり、現在も解析が進められている分野です。
参考:国立研究開発法人日本医療研究開発機構(AMED)「ART出生児の発育・発達に関する研究結果(その二)」
体外受精のリスクを回避するためにできること
体外受精には一定の副作用やリスクがありますが、事前の予防でリスクを回避できる場合もあります。
体外受精のリスクを回避するには、次の方法が考えられます。
胚移植の個数を調整する
体外受精のリスクである多胎妊娠は、移植する胚の個数を原則ひとつとすることで回避できます。2つの胚を移植することで妊娠率を上げられますが、同時に双子や三つ子になるリスクも上昇します。
このリスクを回避する観点から、胚移植の数はひとつとするのが原則です。これにより、多胎妊娠にともなう早産リスクも抑えられるでしょう。
ただし、女性の年齢が35歳以上、あるいは2回連続で妊娠に至らなかった場合などは、2つの胚を移植する選択も許容されています。
なお、移植しなかった胚は1度凍結保存し、次の治療周期で使用が可能です。リスクを理解したうえで年齢や状況も考慮しながら、医師と相談して胚移植の個数を調整することが大切です。
体質や年齢にあった方法で治療をおこなう
多胎妊娠や卵巣過剰刺激症候群は、体質や年齢に合った排卵誘発剤を選んだり、適切な量に調整したりすることでリスクを軽減できます。
痩せ型の方や多嚢胞性卵巣症候群の方、あるいは18~35歳までの若年層の方は、卵巣過剰刺激症候群のリスクが高い傾向にあります。また、排卵誘発剤には低刺激から高刺激のものがあり、高刺激であるほどリスクは高まります。
したがって、体質や年齢に応じた刺激法(低刺激や中刺激など)を選択することでリスクを軽減できるといえます。
体外受精では、排卵誘発剤を投与してより多くの卵子を採取することが好ましいとされています。しかし体調変化を見ながら、必要以上の誘発剤の使用は控えることも重要です。
健康な生活を心がける
健康的な生活習慣を身につけることも、リスク回避につながります。妊娠や出産は、健康な母体があってこそです。妊活や不妊治療を始めるにあたって、日頃の生活習慣を見直してみましょう。
そのためにまず意識したいのは質のよい睡眠と、バランスのよい食事をとることです。質のよい睡眠は、傷ついた細胞の修復を促し、卵子の老化や卵巣年齢を若く保つのにも役立つといわれています。
また、バランスのよい食事は身体づくりの基本になります。特に、不妊治療や妊娠・出産は普段よりも多くの栄養素が必要になるため、妊娠前から正しい食習慣を身につけることが大切です。
適度な運動を定期的におこなうことも心身をリフレッシュし、健康な母体を維持するのに有効です。人と話しながらでもおこなえるくらいの軽めの運動を、息を止めずにおこなうことがポイントです。
適度な運動によって、血行が促進され、必要な栄養素や酸素の運搬、老廃物の排泄がスムーズになります。
葉酸を摂取する
葉酸は早産リスクを軽減したり、母体の健康を維持したりする重要な役割を果たします。ビタミンB群のひとつである葉酸は、体外受精の場合に限らず妊婦には必須の栄養素であるといわれます。
葉酸がもたらす効果は、主に以下のようなものです。
- 早産、低体重出産の防止
- 胎児の神経管閉鎖障害など先天性異常発生の防止
- 母体の貧血防止
このように母体はもちろん、胎児にとっても葉酸の摂取は重要なものとなります。特に胎児の先天性異常を防ぐ観点から重要視されており、妊娠初期の葉酸の摂取がすすめられています。
また、魚介類に含まれるn-3系脂肪酸(オメガ3脂肪酸)のひとつであるDHAの摂取も、早産防止や胎児の脳の発達にも有効だと報告されています。
なお、葉酸の摂取量の目安は1日に0.4mg~1.0mgです。摂取量の上限を超えた場合は、妊婦は発熱などを起こす可能性があり、胎児はぜんそくのリスクが高まるといわれています。葉酸サプリメントなどの摂取量には注意が必要です。
安全な体外受精のための当院のこだわり・特徴
体外受精は高度な技術を要するだけでなくリスクがともなうものです。起こりうるリスクを想定し、必要に応じて対処できる経験と技術を持ったクリニックを選ぶことも重要です。
六本木レディースクリニックは、不妊治療・体外受精専門のクリニックです。患者さまが安心・安全に治療を続けられるように、以下のようなこだわり・特徴があります。
採卵にともなうリスクの軽減
採卵は体外受精に不可欠な処置ですが、出血や痛みをともなう可能性があります。当院では、こうした負担をできる限り抑えるために20Gの細い採卵針を使用し、卵巣・卵子への影響や痛み、出血を最小限にしています。
(※場合により20Gより太い針を使用することがあります。)
また、静脈麻酔をはじめ、座薬の選択肢や麻酔テープの使用など、痛みを和らげる工夫をしています。患者さま一人ひとりの体質や希望に合わせて最適な方法を選択することで、採卵時の痛みや不安を軽減しています。
体外受精の高い妊娠率
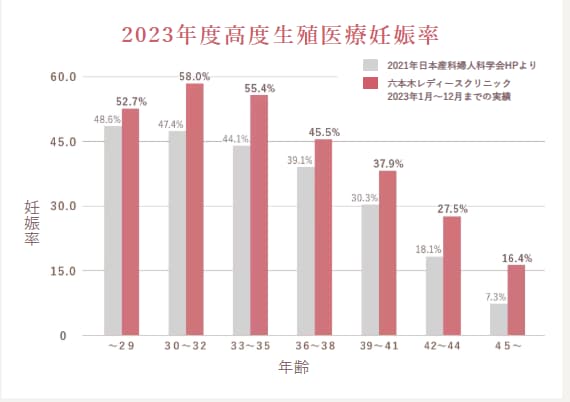
※出典:日本産科婦人科学会、2021年のARTデータブックのデータを使用。
妊娠周期数/移植周期数より算出
一般的な産婦人科やクリニックでも体外受精が受けられる場合もありますが、施設によって得意分野や技術力は大きく異なります。
当院では、体外受精の妊娠率が33〜35歳女性で55.4%と、日本産科婦人科学会が公表する全国平均よりも約11%高い実績を誇ります。これは、医師・培養士・看護師・スタッフが連携し、最新の設備と豊富な経験による、院としての総合力があるからこその結果です。
体外受精を検討される方は、Webサイトなどを見て何に力を入れているのか、何を得意とするクリニックなのかなどを事前にチェックし、不妊治療・体外受精の実績があるクリニックを選ぶようにしましょう。
経験豊富な培養士が在籍
体外受精においては、採卵した卵子や受精卵を適切に培養する「胚培養士」の技術が成功のカギを握ります。健康な受精卵を得るには培養士の熟練した技術が欠かせないとされ、培養士の質はクリニック選びの重要な判断基準のひとつです。
当院では、培養歴10年以上のベテラン胚培養士が複数在籍。高い受精率・胚盤胞到達率を維持することで、患者さまに安心して治療を受けていただける体制を整えています。
体外受精のリスクに関するよくある質問
生まれてくる子どもへのリスクはありますか?
子どもへのリスクは自然妊娠と大きな差はないといわれています。
体外受精は高齢出産や多胎妊娠となる傾向があるため、高齢や多胎によるリスクと混同されているケースがあります。研究や解析が必要な分野ではありますが、現在体外受精によって、子どもへのリスクが高まるという直接の医学的根拠はないとされています。
体外受精で閉経は早まりますか?
体外受精で閉経が早まるリスクはありません。
排卵誘発剤を使用して複数採卵することから、閉経が早まると考える方がいるようです。
通常は最も成熟した1つの卵子が卵巣に飛び出し排卵します。残った卵胞は失われていきますが、体外受精は本来失われるはずの卵胞の成熟を促して採卵しています。
つまりもともとの卵胞の数は変わらず、体外受精によって閉経が早まることはないといえます。
体外受精にともなうリスクを知ったうえで治療を受けましょう
体外受精を初めて受けるときには、あらゆる不安がよぎることもあるでしょう。しかし医療行為である以上、どのような治療でもリスクがつきものであることを知っておきましょう。
体外受精には、自然妊娠にはない特有の母体負担のリスクがあります。ただし、体外受精の技術は日々の研究によって、より成功率が高く、母体や子どもへのリスクが低い方法へと進化し、安全性も向上しています。過度に体外受精のリスクを恐れることのないよう、主治医との信頼関係を築き、リスクを正しく知ったうえで治療を受けましょう。
体外受精のお悩みは六本木レディースクリニックにご相談ください
体外受精によるリスクは、まだわかっていないことも多いものの、自然分娩の場合と大きな違いはないといわれています。
その一方で、母体に対しては、採卵や胚移植の過程である程度の負担やリスクが予想されます。しかし、体外受精で起こりうる母体への影響は、適切な治療を選択することで軽減できます。体外受精にともなうリスクを回避するためにも、体外受精の豊富な実績のあるクリニックを選ぶことが重要です。
当院では、体外受精・不妊治療専門院として体外受精のリスクに向き合い、患者さま一人ひとりに合った治療をご提案いたします。不妊治療をお考えの方はぜひご相談ください。




