不妊治療は治療期間が長くなりがちで、何度も通院しなければならないと不安を感じている方が多いのではないでしょうか。仕事の都合や日常生活と両立して続けられるかが気になるところです。
この記事では、体外受精に関して不安を抱える方向けに、スケジュールや流れをわかりやすく解説します。
目次
体外受精の基本的な流れ
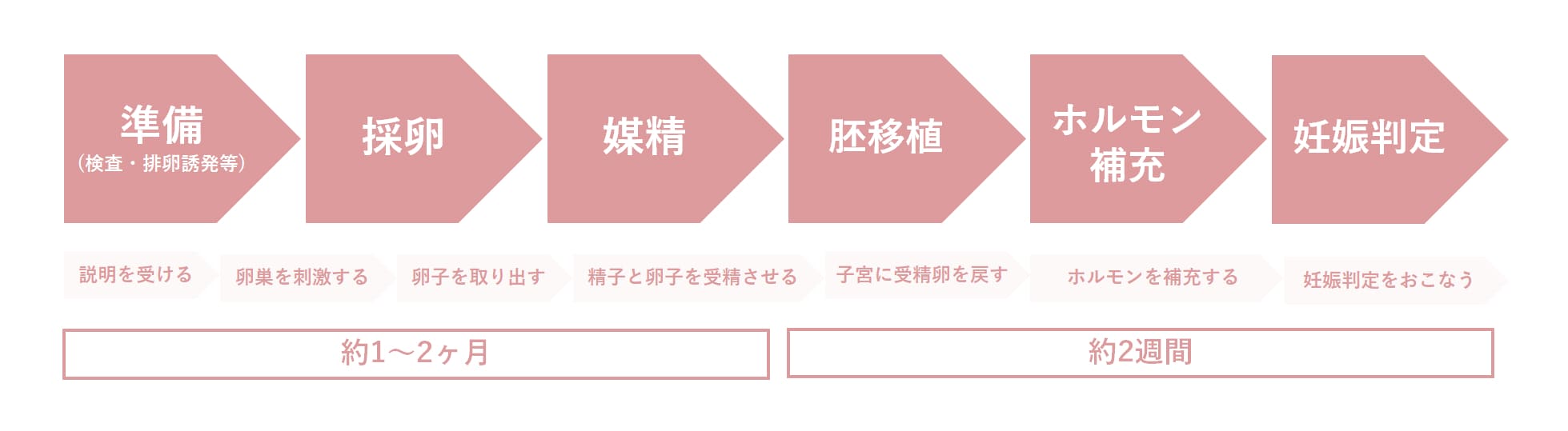
体外受精は「前準備(事前検査や排卵誘発等)」→「採卵」→「媒精・受精」→「胚移植」→「ホルモン補充」→「妊娠判定」というのが基本的な流れです。

以下で体外受精の段階ごとに、どのように治療を進めるのかを説明します。
Step1.体外受精の説明を受ける(前準備)
まずは体外受精について、担当医より排卵誘発方法や胚移植の方法、スケジュールなどを詳しく説明します。超音波検査やAMH検査、術前に必要な採血等を実施して身体の状態を把握し、検査結果を踏まえて治療方針を立てます。
可能であればご夫婦でご来院いただき、治療計画についてご納得いただいたうえで治療を開始いたします。
Step2.卵巣を刺激する(排卵誘発)
より多く質の高い卵子を採取するため、内服薬や注射等の排卵誘発剤で卵巣を刺激します。排卵誘発剤は、良質な卵子をより多く採卵し、その後の妊娠成功率を上げるために使用されるものです。排卵誘発剤を使わない「自然周期法」もありますが、採卵できる卵子の数が少なくなるため、多くの場合は排卵誘発剤を使用します。
ただし、排卵誘発による卵巣過剰刺激症候群などのリスクがともなうことは留意点です。副作用や合併症のリスクの説明を受けたうえで、医師と相談しながら決めましょう。
Step3.卵子を取り出す(採卵)
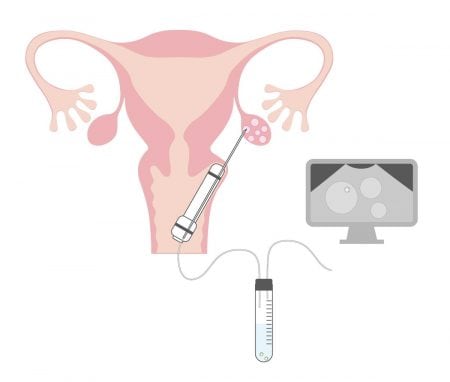
卵胞が十分に成熟していることを確認し、卵子を取り出します(採卵)。細い針を膣から卵胞に刺し、吸引して卵子を採取します。同じタイミングでご主人さまも来院して精子を採取し(自宅採取も可)、質の高い精子を選んでいきます。
採卵の痛みには個人差がありますが、静脈麻酔を使用すれば、眠っている間に処置が終わります。採卵は10〜15分程度ですが、麻酔を使用する場合は回復室で休む時間が必要です。いずれにしても、日帰りでおこなうことができます。
Step4.精子と卵子を受精させる(媒精)
取り出した精子と卵子を受精させることを媒精といいます。専用の容器に1個の卵子を入れ、その卵子に約10万個の精子をふりかけて媒精させます。これが最も一般的な体外受精の方法です。
精子の所見によっては「顕微授精」という方法が選択される場合もあります。顕微授精は、針のような細い管を使用し、選定されたひとつの精子を卵子に直接注入する方法です。
受精卵は数日かけて培養され、分割をはじめると「胚」に変わります。
Step5.子宮の中に受精卵を戻す(胚移植)
「胚」になった受精卵を子宮の中に戻すことを「胚移植」といいます。
質のよい胚を選んでカテーテルで子宮内に戻します。胚移植の方法は主に「初期胚移植」と「胚盤胞移植」の2種類があります。
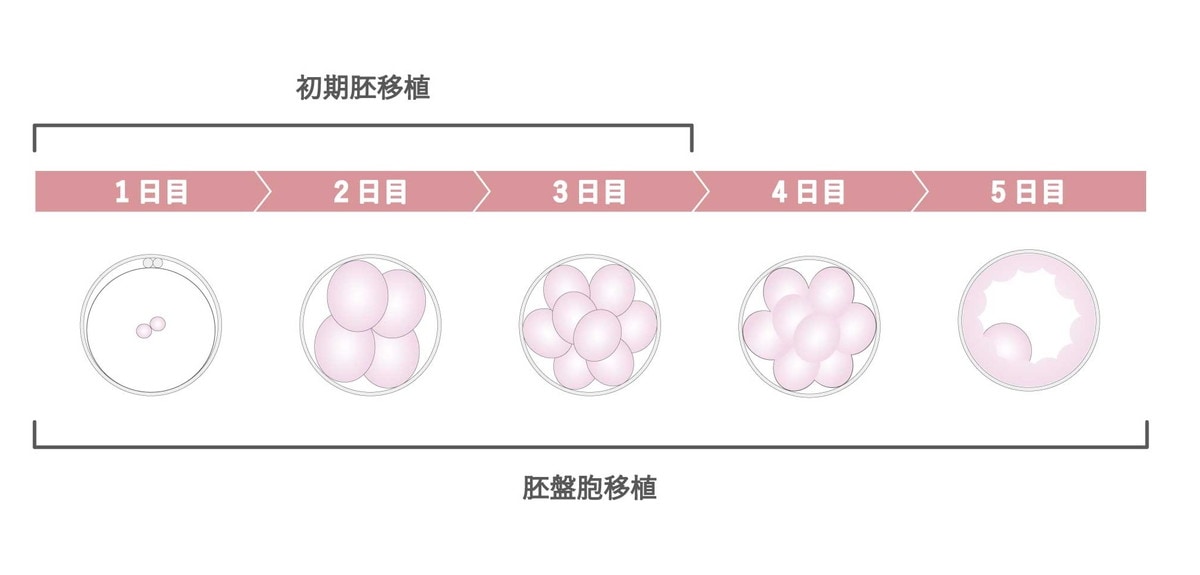
初期胚移植は、培養して2〜3日後の分割胚を子宮内へ戻します。一方、胚盤胞移植は、5〜6日培養した着床率の高い胚を戻す移植方法です。
Step6.黄体ホルモンを補充する
妊娠率を上げるために、ホルモン補充をおこないます。黄体ホルモンを補うためのもので、子宮内膜を厚くし着床率を高めてくれます。
黄体ホルモンの補充は、主に内服薬・膣剤の2種類があります。
Step7.妊娠判定を受ける
胚移植の10日目前後に、妊娠判定をおこないます。
妊娠判定は、主に血液検査でおこない、血中にあるhCGホルモンの分泌があるかどうかで妊娠が判断されます。
体外受精の治療期間や通院回数
一般的には、事前検査から胚移植までに1〜2ヵ月程度、胚移植から妊娠判定までは2週間程度が目安です。そのため、体外受精1回あたりの治療期間は、長く見積もってもおおよそ3ヵ月程度と考えておくとよいでしょう。
妊娠判定までの通院回数は、平均で6回程度とされています。治療内容によっては、7〜8回程度通院が必要になるケースもあります。
ただし、体外受精の治療期間や通院回数には個人差があります。これは、一人ひとりの体質や年齢、生活環境などによって、適した治療方針や使用する排卵誘発剤の種類が異なるためです。あくまで目安としてご参考ください。
体外受精(採卵周期・融解胚移植周期)のスケジュール
体外受精では「採卵」と「胚移植」の2つの処置があります。以前は採卵周期内にそのまま胚移植を実施するケース(新鮮胚移植)がありましたが、近年は採卵と胚移植の周期を分ける凍結融解胚移植が主流になりつつあります。
いったん受精卵(胚)を凍結保存し、子宮内膜の状態を整えてから融解胚移植をおこなうほうが、妊娠率が高いことがわかってきているためです。
ここでは、採卵周期と胚移植周期に分けて、それぞれの流れとスケジュール例を紹介します。
採卵周期の流れとスケジュール例
採卵に向けて卵子を育てるため、卵巣刺激をおこないます。卵巣刺激法にはいくつか種類があり、ショート法、ロング法、アンタゴニスト法などによって投薬を始めるタイミングが異なります。
例えば、アンタゴニスト法では月経3日目から自己注射を開始しますが、ロング法は前周期(月経21日目)から点鼻薬を開始し、採卵周期の月経3日目に自己注射が加わる流れとなります。
卵胞が十分に育った段階で採卵をおこない、採卵後に受精・胚培養を実施。その後、受精卵(胚)が凍結保存されます。
以下の各スケジュールのように、卵巣刺激法の種類によって投薬期間や通院回数は変わり、患者さまごとに治療計画が立てられます。
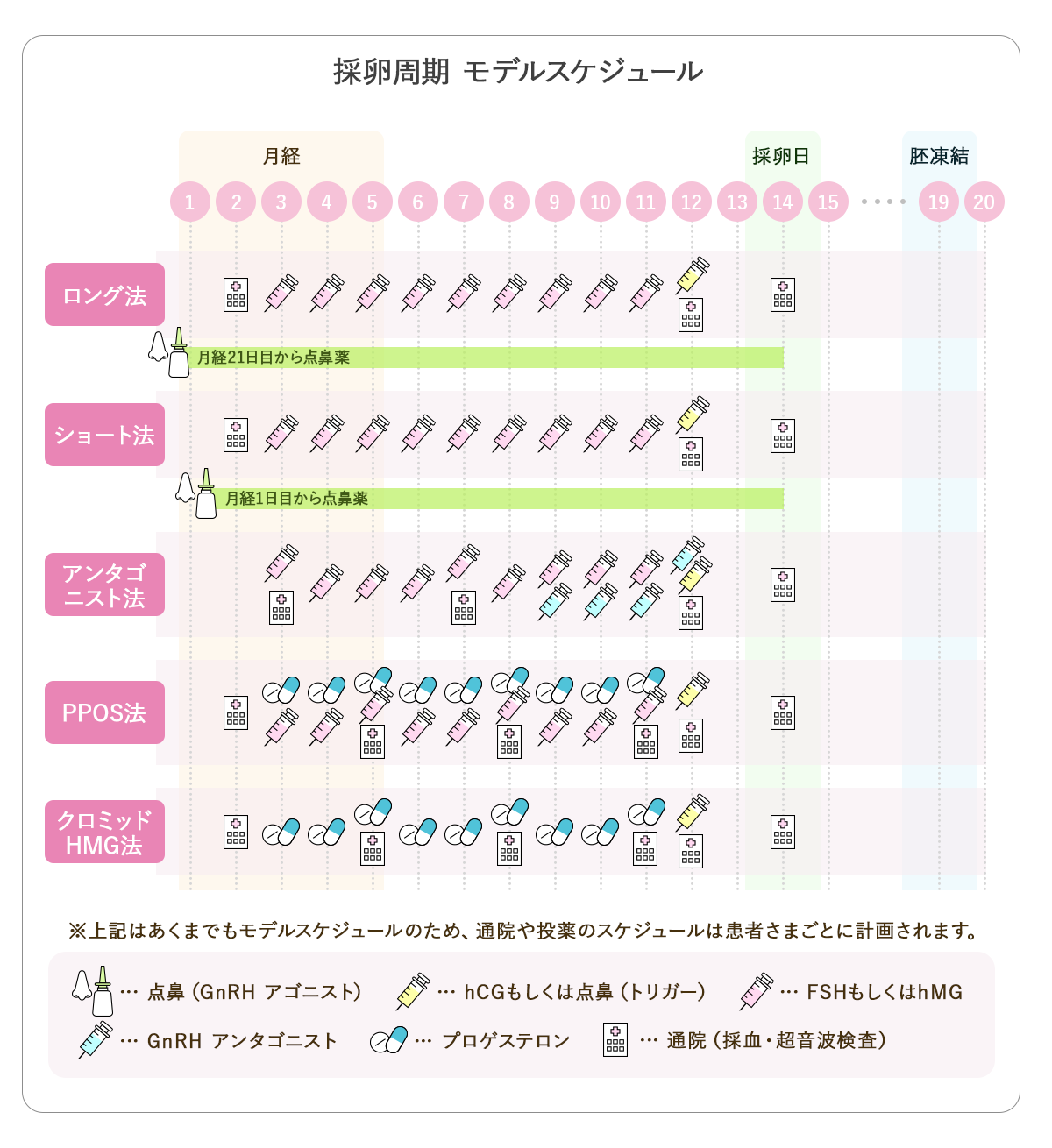
あくまでスケジュール例のため、目安としてご参考ください。
採卵当日に気を付けること・注意点
痛みに配慮するためにも、基本的に採卵は麻酔下でおこなわれます。
そのため採卵の前日は、24時から水以外の飲食はできません。また採卵当日にも以下のような注意点があります。
- メイクとネイルは落とす
- 車や自転車を自分で運転しない
- 余裕をもってスケジュールを立てる
- 帰宅後はゆっくり身体を休める
採卵当日は顔色の確認や血中の酸素濃度の測定などがあるため、メイクやネイルは落としましょう。
採卵は日帰りが可能な処置ですが、採卵後は安静が必要になります。朝に来院して午後、もしくは夕方に帰宅といったスケジュール感です。身体にも負担がかかっているため、当日は無理をせず身体を休めてください。
融解胚移植周期の流れとスケジュール例
融解胚移植周期は、凍結保存した胚を子宮に戻すための準備期間です。月経開始後、自然周期またはホルモン補充周期で子宮内膜の状態を整えます。
ホルモン補充周期では、月経1日目から貼り薬を開始します。内膜の厚さをチェックするために、2〜3回程度の通院が必要です。胚移植は無麻酔で実施され、大きな痛みはともないません。
胚移植後は、ホルモン補充を継続しながら胚移植から10日前後で妊娠判定をおこないます。
胚移植後の注意点・過ごし方
胚移植後は、過度な安静は必要ありません。ただし、移植当日の入浴は避け、シャワーのみにとどめましょう。また、医師の指示に従い、激しい運動や長時間の入浴は控えることが大切です。
胚移植後の過ごし方については、こちらの記事でも解説しています。
>「体外受精の胚移植後の症状と過ごし方は?注意点や体調の変化についても解説」を読む
主に用いられる卵巣刺激方法
体外受精では卵巣刺激をせず、自然に育った卵胞を採取する「自然周期法」もあります。ただし、採卵できる卵子がひとつに限られるため、卵巣刺激をおこなうことが一般的です。
卵巣刺激に用いる注射薬については、刺激方法にかかわらず自己注射をお願いするケースが一般的で、通院回数や来院時の負担を抑えながら治療を進めることが可能です。
主に用いられる卵巣刺激方法には、ショート法・ロング法・アンタゴニスト法・PPOS法・クロミッドHMG法などがあります。
ショート法
ショート法は、GnRHアゴニスト点鼻薬とFSH/hMG注射を用いて卵巣を刺激する方法です。月経開始日から点鼻薬を使用し、月経3日目からFSH/hMG注射を開始して、採卵日まで毎日実施する必要があります。
ロング法と比べて期間が短く、前周期からの準備も不要になるのがメリットです。40代前後の年齢の方でも適用可能な方法とされています。
一方で、OHSS(卵巣過剰刺激症候群)のリスクや卵子が十分に育たない可能性、排卵日のコントロールが難しいといったデメリットが考えられます。
月経周期が正常な方、年齢が高めの方、FSHの値が高めの方などが対象となります。
ロング法
ロング法は、ショート法よりも長い期間で卵巣を一時的に抑制しながら、より多くの卵胞を均一に育てる方法です。前周期の黄体期(前周期の月経21日目頃)からGnRHアゴニスト点鼻薬の使用を開始し、月経3日目からFSH/hMG注射を開始して、採卵日まで実施します。
この方法では、より多くの卵子の採卵が期待できます。排卵のタイミングをコントロールしやすく、治療の計画も立てやすいのがメリットです。
一方で、治療期間が長くなることや、薬剤の使用量が増えるため、身体への負担や費用が増加する可能性があります。また、OHSSのリスクがある点にも注意が必要です。
月経周期が正常な方、卵巣機能が正常な方、AMHの値が高めの方、若年層の方に適用となります。
アンタゴニスト法
アンタゴニスト法は、月経3日目からFSH/hMG注射で卵巣を刺激し、卵胞が一定の大きさに育ったタイミングでアンタゴニスト注射を併用して、排卵をコントロールする方法です。ショート法やロング法で用いる点鼻薬は原則使いません。
この方法は、治療期間が比較的短く、OHSSのリスクが抑えられる点がメリットといえます。ただし、費用がやや高い傾向にあること、排卵抑制の効果に個人差があり、排卵のタイミングにズレが生じる可能性があることに注意が必要です。
月経周期が正常な方、卵巣機能が低い方、AMHの値が低めの方が適用となります。
PPOS法
PPOS法は、FSH/HMG製剤の注射と黄体ホルモン剤の内服薬を併用した高刺激な卵巣刺激法です。同じ高刺激法のアンタゴニスト法と比べると、使用する薬が少なく、内服薬が安価であるといわれています。
黄体ホルモン剤を用いて排卵を抑制しながら卵巣を刺激することで、一度に多くの採卵が可能となり、来院回数を抑えられる点がメリットです。黄体ホルモン剤はクリニックによって異なりますが、当院ではデュファストンという製剤を使用しています。また、自己注射を併用すれば通院負担をさらに軽減できます。
なお、新鮮胚移植はおこなえないため、凍結胚移植を希望する方に適した方法です。
クロミッドHMG法
クロミッドHMG法は、クロミッドという内服薬とFSH/HMG製剤の注射を併用する卵巣刺激法です。
クロミッドは低刺激の経口排卵誘発剤で、卵巣を刺激するとともに、自然排卵を抑制する働きがあります。
FSH/HMG製剤は卵巣刺激ホルモンの注射剤で、投与のタイミングや量を調整することで、中刺激から高刺激に調整が可能です。
通院しやすい不妊治療専門の六本木レディースクリニック
不妊治療は時間がかかって大変なイメージが多く、不安に思う方も多いのではないでしょうか。しかし、大まかなスケジュールや期間を把握することでイメージしやすく、治療前の不安が取り除かれます。
不妊治療のなかでも体外受精は、長期に及ぶケースが多くあります。信頼のおける、実績のあるクリニックを選び、医師と納得がいくまで相談し、治療計画を立てることが大切です。
六本木レディースクリニックは、不妊治療を専門とした実績のあるクリニックです。経験豊富なスタッフが成功までしっかりサポートします。また、夜間や休日診療もおこなっているので、忙しい方にも通院しやすくスケジュールが立てやすくなっています。不妊で悩まれている方、不妊治療を検討している方は、お気軽に当院へご相談ください。






